春節過后,新冠疫情突然在國內“消失”了。近日,流感更已經取代新冠,成為公眾最關心的疾病。
在對新冠病毒感染實施“乙類乙管”的當下,世界范圍內共有50多種新冠疫苗獲批,還有數百種疫苗處于臨床試驗階段,市場競爭極為激烈[1]。
在醫學界,有關新冠的討論與爭辯也未結束。新冠病毒會發生怎樣的變異?疫情是否還會卷土重來?還要不要打疫苗?二價疫苗是否更有效?圍繞種種話題,各大醫學頂刊接連發文,列數據、擺觀點,唇槍筆戰,熱鬧非凡。
“過氣”的新冠疫苗,仍在不斷升級
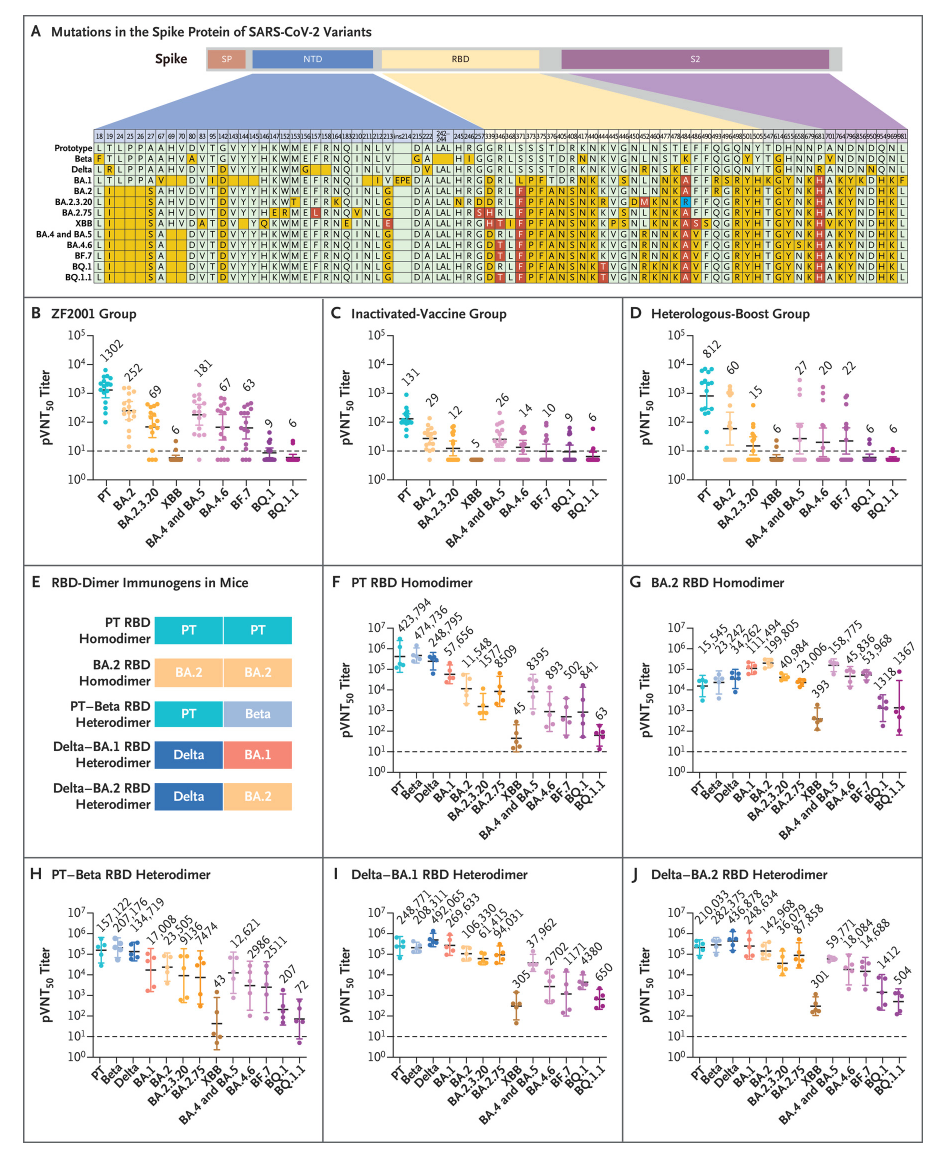
北京時間3月2日,《新英格蘭醫學雜志》(NEJM)在線發表了中國科學院微生物研究所高福院士團隊研發的蛋白亞單位新冠疫苗ZF2001更新版——異型嵌合RBD二聚體(delta-BA.1 RBD和delta-BA.2 RBD)疫苗(二價疫苗)小鼠實驗數據。結果顯示,相對于原始毒株同源二聚體、原始毒株-beta異源二聚體,升級后的二價疫苗對近期流行的BF.7、BQ.1、BQ.1.1和XBB毒株具有更強的中和活性。
除了二價疫苗的動物實驗結果外,該文章還介紹了現行的三種國產疫苗接種方案對不同新冠毒株的中和活性。研究共納入54例受試者,年齡范圍為18歲~59歲,分為三組,分別接種三劑ZF2001疫苗(ZF2001組)、三劑滅活疫苗(滅活疫苗組)或者兩劑滅活疫苗+一劑ZF2001加強針(異源加強組)。
研究者提取受試者血清樣本,進行假病毒中和實驗。遺憾的是,近期流行的奧密克戎變異亞株(尤其是BQ.1、BQ.1.1和XBB)對這三種疫苗接種方案誘導產生的體液免疫都具有很強的抵抗力。因此,研究者呼吁,為了更好保護人群、控制疫情,有必要對現有的新冠疫苗進行“更新換代”。
高福院士團隊對ZF2001疫苗中的同型RBD二聚體免疫原進行改造升級,設計出了兩種新的異型嵌合RBD二聚體用于候選疫苗,分別為delta-BA.1 RBD和delta-BA.2 RBD。在動物實驗里,它們對多種新冠變異毒株產生了廣泛應答,誘導產生的抗體對早期流行毒株和奧密克戎亞變異株的中和作用相似。
在該實驗中,研究者還對BA.2 RBD同源二聚體的中和能力進行了評估,從已公開的數據來看,BA.2單價疫苗針對BQ.1和BQ.1.1的中和GMT約為103;針對XBB的中和活性為393,與兩種候選二價疫苗水平相當。
研究者稱,兩種候選二價疫苗“對新出現的奧密克戎亞變異株具有很強的中和活性”。目前他們正對delta-BA.1 RBD二聚體疫苗(ZF2202)的臨床數據進行分析。
人和小鼠血清樣本中,疫苗誘導產生的抗SARS-CoV-2變異株中和抗體(圖源:NEJM)
翌日,NEJM又發布了一項輝瑞二價BA.4-BA.5 mRNA疫苗誘導人血清產生抗體對新型奧密克戎亞變異株的中和活性實驗,其結果顯示,無論受試者既往是否有新冠感染史,使用二價疫苗作為第四次加強劑后,血清抗體對BA.4.6、BQ.1.1、XBB.1、BA2.75.2等變異株的中和能力都強于使用原始單價mRNA疫苗的受試者,表明二價疫苗比原始疫苗更具免疫原性,對新型奧密克戎亞變異株的反應更加廣泛。研究者認為,這些數據“支持當前二價疫苗的使用”[3]。
二價疫苗是否應大范圍推廣?FDA專家吵起來了
在國外,二價疫苗研發、上市、推廣的步伐早于國內,但針對二價疫苗的防護力與適用人群等問題的爭議也一直持續至今,目前仍然未有定論。就在高福院士團隊發布二價疫苗動物實驗數據的前一天,NEJM還刊出了FDA主任和FDA負責疫苗審批的生物制品評價與研究中心(CBER)主任的來信,對今年年初其同事——FDA疫苗及相關生物制品咨詢委員會成員Paul Offit發布的“警示”做出反駁[4]。他們討論的議題,正是眼下新冠疫苗中的當紅炸子雞——“二價疫苗”。
Paul Offit曾表示,二價疫苗加強劑僅應在“老年人、因患多種合并癥而重癥風險高的人群以及免疫功能低下人群”中推廣,旗幟鮮明地反對健康年輕人接種新冠加強劑。他的觀點主要基于哥倫比亞大學醫學院何大一團隊與哈佛醫學院附屬Beth Israel Deaconess醫學中心Dan Barouch團隊的兩項研究。這兩項研究均表明,二價疫苗加強劑并未產生比單價疫苗加強劑更強的中和抗體應答。
而在來信中,兩位FDA主任稱,Paul Offit忽略了一些“關鍵證據”。他們指出,Davis-Gardner及其同事的一項研究表明,二價加強劑對新變異株(包括BQ.1.1和XBB)的免疫原性高于單價加強劑。此外,還有幾項研究表明,二價加強劑在臨床上可有效降低各年齡段的有癥狀新冠感染的發病率、住院率和死亡率,包括接種過疫苗的18~49歲人群。加上疫苗的良好安全性,這些證據均支持,二價加強劑應“作為一項重要的公共衛生干預措施”,在更大范圍的普通人群里進行推廣。
對于同行的反駁,Paul Offit回應稱,雖然在Davis-Gardner等開展的研究中,二價疫苗誘導產生的抗BA.1.1和XBB.1中和抗體水平分別是單價加強劑的1.5倍和2.6倍,但這些增幅“不太可能具有臨床意義”。另外,鑒于二價加強劑對住院的防護力僅限于65歲以上的老年人,他仍然堅持自己的觀點,認為二價加強劑的目標人群應該是老年人、免疫功能低下者、孕婦等住院風險高的群體。
除了疫苗類型、接種人群外,疫苗接種時機也是備受FDA關注的焦點。2月,FDA發布“簡化新冠疫苗接種的最新提議”,稱未來或像流感疫苗那樣,每年更新一次新冠疫苗并推廣接種。據報道,FDA將于今年五六月間開會,就前述建議投票表決,以決定具體執行方式(新冠疫苗“一年一針”尚有爭議,中國要跟進嗎?)。
然而,官方對疫苗接種的模棱兩可和偶爾的自相矛盾引發了部分臨床工作者及科研工作者的擔憂。3月2日,《柳葉刀》在線發文,介紹了新冠疫情爆發后在美國愈演愈烈的反疫苗行動[5]。作者指出,政府當局發布的新冠疫苗接種指導往往是“多變的(variable)”、“難以解釋的(difficult-to-interpret)”。相對而言,反疫苗行動者的言論雖然包含大量虛假信息和刻意誤導,但因其訴求直接了當,能有效吸引公眾注意力,煽動公眾情緒。這無疑為政府疫苗政策的推行帶來了一定挑戰。
推進新冠疫苗迭代升級仍是全球共識
雖然疫苗如何接種還存在大量爭議,但新變異株疫苗研發的緊迫性與必要性,卻仍然得到了一致認同。2月,WHO更新了新冠變異株疫苗的良好實踐聲明[7]。在該聲明中,WHO指出,為了應對未來新冠的不斷變異,甚至其他冠狀病毒的流行風險,“目前迫切需要”廣譜新冠疫苗和廣譜冠狀病毒疫苗,以及能更有效防護感染及病毒傳播的疫苗。
無論是單價疫苗,還是二價疫苗,始終面臨著先有變異、后有疫苗,也就是疫苗更新相對于病毒變異總是“落后一步”的窘境。為解決這一難題,一些科學家另辟蹊徑,開始研制“下一代”疫苗,希望其效力不僅可以覆蓋未來的新冠病毒變異株,甚至包括其他冠狀病毒。
如美國有幾個研究團隊正在研發“馬賽克”疫苗,即在納米顆粒上裝置新冠病毒和同一家族的冠狀病毒的多個RBD,以供B細胞識別,產生“豐富的抗體”。還有生物公司放棄了刺突蛋白這一經典免疫原,轉向其他在不同病毒變異株里差異更小的病毒蛋白質,并通過三期臨床試驗證實了其安全性及有效性。自復制RNA疫苗、納米顆粒蛋白疫苗、鼻腔吸入式疫苗等新型疫苗的研發同樣如火如荼。
在國內,全國新型冠狀病毒感染疫情最新情況顯示,自2022年12月1日至2023年3月2日,全國共報送20551例本土病例新冠病毒基因組有效序列,共發現本土重點關注變異株30例[7]。
3月5日上午,國務院總理李克強在作政府工作報告時指出,當前我國疫情防控已進入“乙類乙管”常態化防控階段,要更加科學、精準、高效做好防控工作,圍繞保健康、防重癥,重點做好老年人、兒童、患基礎性疾病群體的疫情防控和醫療救治,推進疫苗迭代升級和新藥研制,切實保障群眾就醫用藥需求,守護好人民生命安全和身體健康。

